[2] 응급환자의 분류, 사정 및 심폐소생술
[2] 응급환자의 분류, 사정 및 심폐소생술 15
1. 응급환자 분류(triage)
1) 우선순위 결정 19
대상자가 응급실에 도착하면 부상, 질병 정도를 파악하여 치료의 우선순위를 결정
2) 환자분류체계
① KTAS(한국 응급환자 중증도 분류기준) 이용
② 「응급의료에 대한 법률」 시행규칙에 따라 2016년 1월 1일부터 우리나라 응급실에서 적용
③ 응급실에 내원한 모든 환자를 교육받은 간호사에 의해 분류
2. 한국형 응급환자 분류도구(KTAS) 20
단계 | 단계별 정의 | 대표적 사례 |
KTAS 1 소생 | 즉각적인 처치가 필요하며 생명이나 사지를 위협하는 (또는 악화 가능성이 높은) 상태 | 심장마비, 무호흡, 무의식 등 |
KTAS 2 긴급 | 생명 혹은 사지, 신체기능에 잠재적인 위협이 있으며 이에 대한 빠른 치료가 필요한 경우 | 심근경색, 뇌출혈, 뇌경색, 다발성 외상 등 |
KTAS 3 응급 | 치료가 필요한 상태로 진행할 수도 있는 잠재적 가능성을 고려해야 하는 경우 | 호흡곤란(산소포화도 90% 이상), 출혈 동반한 설사 등 |
KTAS 4 준응급 | 환자의 나이, 통증이나 악화/합병증에 대한 가능성을 고려할 때 1~2시간 안에 처치나 재평가를 시행하면 되는 상태 | 38°C 이상의 발열 동반한 장염, 복통 동반한 요로감염, 노인의 고관절 골절 등 |
KTAS 5 비응급 | 긴급하지만 응급은 아닌 상태, 만성적인 문제로 인한 것이거나 악화의 가능성이 낮은 상태 | 감기, 장염, 설사, 열상, 방광염, 폐쇄성 사지 외상 등 |
3. 응급환자 간호사정
• 손상이나 질병이 일어난 당시의 상황, 선행사건, 장소와 시간, 증상의 발생 시기 • 사고 후 의식소실 여부, 병원 도착 방법 • 사고나 질병 전 건강상태, 병력, 입원 경력 • 현재 복용하는 약물, 알레르기 여부 • 출혈 경향 여부, 마지막으로 식사한 시간(마취해야 할 경우) • 최근 파상풍 예방접종 날짜 |
4. 응급간호의 우선순위
1차 사정 → 소생술 시행 → 2차 사정 |
1) 1차 사정 22
사정 순서: 환자의 반응(의식) -A-B-C-D-E 24
사정 순서 | 사정 방법 | 간호중재 |
의식수준 평가(response, R) | • “괜찮으세요?”, “제 말 들리세요?” • 부드럽게 흔들어 반응 확인 • AVPU에 따라 신속히 평가 • A(alert): 명료함 - V(response to verbal order): 음성에 반응 - P(response to pain): 통증에 반응 -. U(unresponse): 무반응 | • 의식불명 상태인 외상환자는 경추/척추손상이 있는 것으로 가정하여 목에 경추칼라 적 용 • 의식없는 경우 심폐소생술 시행 |
기도(airway, A) | • 기도 확보와 청결 • 기도폐쇄 • 호흡곤란 • 흔들리는 치아나 이물질 • 출혈이나 토물 혹은 부종 | • 체위 • 흡인 • 필요시 산소공급으로 기도 개방 • 신체선열 유지 및 목뼈 보호 • GCS 8점 미만 시 기관내 삽관 준비 |
호흡(breathing, B) | • 환기상태(들숨과 날숨 시 역리작용, 보조근육 사용 관찰, 호흡소리와 공기 확인 등) • 호흡수 관찰 • 손톱, 점막, 피부의 색깔 관찰 • 폐음 청진 • 경정맥 울혈과 기도의 위치 사정 | • 산소공급 • 호흡 부적절 시 마스크로 100% 산소 공급 • 호흡 정지 시 기관 내 삽관 준비 • 필요시 기도흡인 |
순환(circulation, C) | • 경동맥이나 대퇴동맥의 맥박 확인 • 맥박의 수와 특성 확인 • 피부의 색, 온도, 습도 사정 • 모세혈관 충혈 확인 • 외출혈 사정 • 혈압 측정 | • 맥박이 없을 때 심폐소생술을 시작하고 생명구조를 위한 조치를 시행 • 혈압과 맥박에 주의하여 활력징후 모니터 • 출혈 시 상처 바로 위 동맥 압박 등 |
장애(disability, D) | • 간단한 신경학적 사정: 의식수준, 대광반사 • 사지의 변형, 근력과 가동범위 확인 • .통증 사정 | • GCS를 이용하여 의식수준 평가 • 척수, 사지손상 부위에 부목 • 표준척도로 주기적인 통증 사정 |
노출(exposure, ) | 모든 옷 제거, 소지품 잘 보관 | • 저체온증 예방 위해 담요 적용 • 병실 온도 조절(24~27°C 유지) • 가온된 주사액 주입 |
2) 심폐소생술(2020년 한국심폐소생술 가이드라인) 14
(1) 기본심폐소생술 21
구분 | 성인의 심폐소생술 | |
심정지의 확인 | •무반응 •무호흡 혹은 심정지 호흡 •10초 이내 확인된 무맥박(의료인만 해당) | |
심폐소생술의 순서 | 가슴압박–기도유지–인공호흡(C–A–B) | |
손의 위치 | 흉골 이등분하였을 때 아래쪽 1/2 부위 | |
가슴압박 속도 | 분당 100~120회 | |
가슴압박 깊이 | 5 cm | |
가슴 이완 | 가슴압박 사이에는 완전한 가슴 이완 | |
가슴압박 중단 | 가슴압박의 중단은 최소화(불가피한 중단 시는 10초 이내) | |
기도유지 | •일반적인 기도폐쇄 시: 머리 젖히고–턱 들기(head tilt–chin lift) •경추손상 의심 시: 하악견인법(jaw–thrust) | |
가슴압박 대 인공호흡 비율 | 전문기도 확보 이전 | 30 : 2(구조자 수와 상관없음) |
전문기도 확보 이후 | 가슴압박과 상관없이 6∼8초마다 인공호흡(분당 8∼10회) | |
심폐소생술 교육을 받지 않았거나 할 수 없는 일반인 구조자 | ‘가슴압박 소생술’ 시행 | |
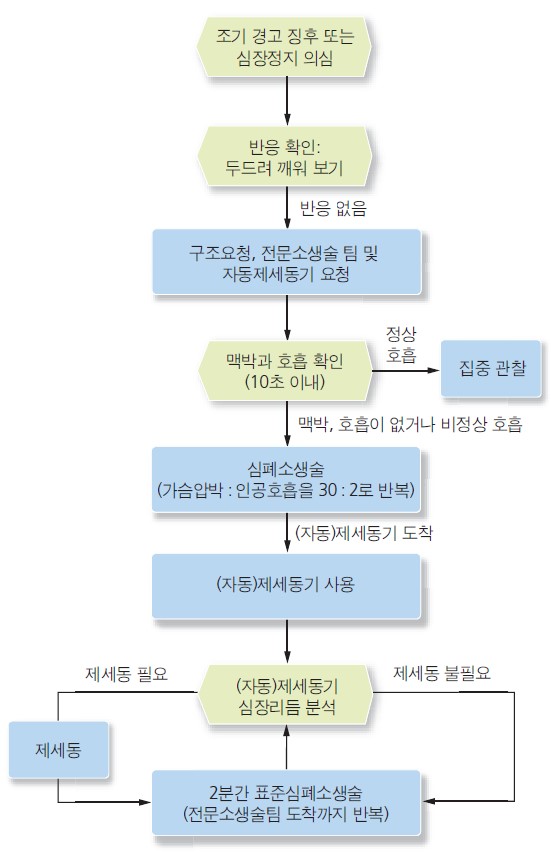
그림 성인 병원 내 심장정지 기본소생술
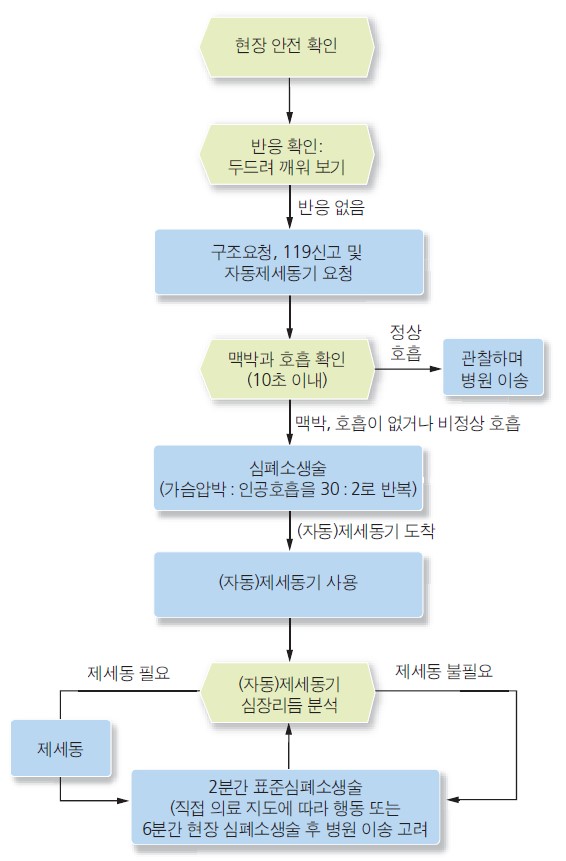
그림 성인 병원 밖 심장정지 기본소생술
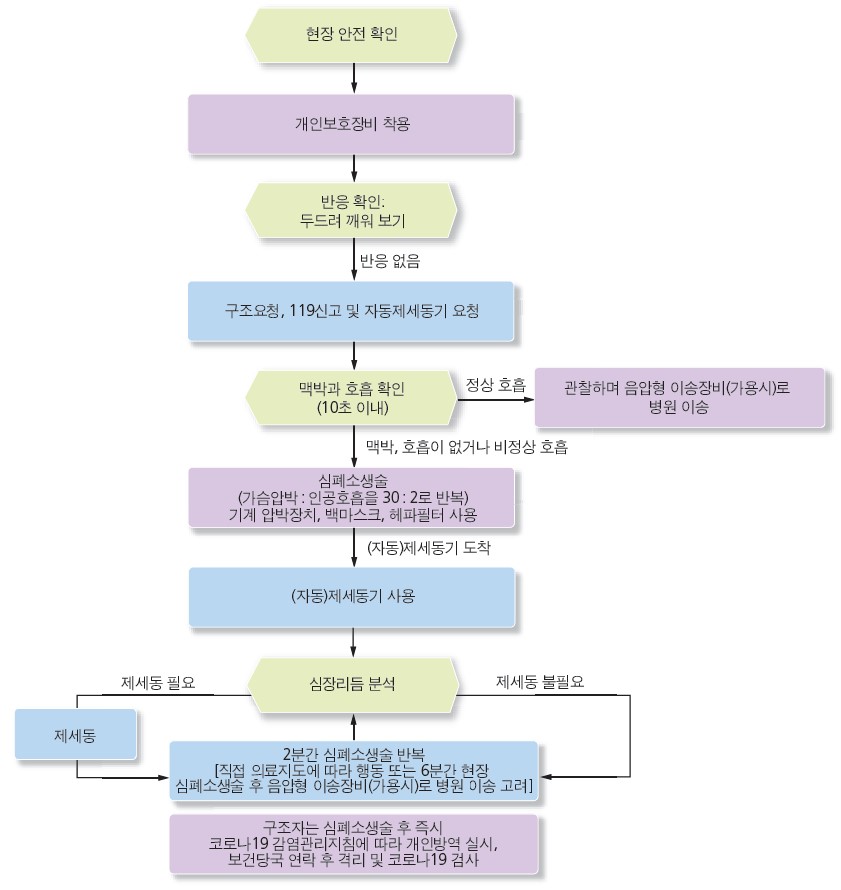
(2) 의료인에 의한 전문 심폐소생술(상급심장소생술: Advanced cardiac life support)
① 가역적 심장정지의 원인 확인(5H5T)
5H | 저혈량, 저산소증, 산증, 고칼륨혈증 또는 저칼륨혈증, 저체온증 |
5T | 심낭압전, 긴장성 기흉, 폐색전증, 심장색전, 중독 |
② 전문소생술
2020년 한국심폐소생술 가이드라인. pdf
출처 : 2020년 한국심폐소생술 가이드라인
③ 심장정지 시 약물치료
목적 | 자발순환의 회복과 유지 |
약물 | 혈관수축제(에피네프린, 바소프레신), 항부정맥제(아미오다론, 리도카인, 마그네슘) 등 |
3) 2차 사정
▶ 모든 손상을 체계적으로 확인하기 위한 과정
① 즉각적인 생명의 위협 처치 후 환자의 전신을 포괄적으로 평가, 내외과적 문제 확인 ② 구토와 흡인을 예방하기 위한 위관 삽입, 소변량 측정 위한 도뇨관 삽입, 초음파검사, EKG, 방사선검사, 혈액검사 등 실시 ③ 활력징후 측정과 중재, 가족의 입회 권유 ④ 안위 도모: 통증 조절, 환자의 말 경청, 필요사항 설명하여 신뢰관계 구축 ⑤ 병력 파악, 전신 사정: 대상자의 질병력 파악, 환자의 증상 파악 및 사정 ⑥ 신체의 뒷면 살펴보기: 환자의 등 사정 시 몸을 굴려서 확인 |
다음 이론을 계속 학습하려면 로그인하세요.
로그인하고 계속 학습